In-vitro-Fertilisation (IVF)
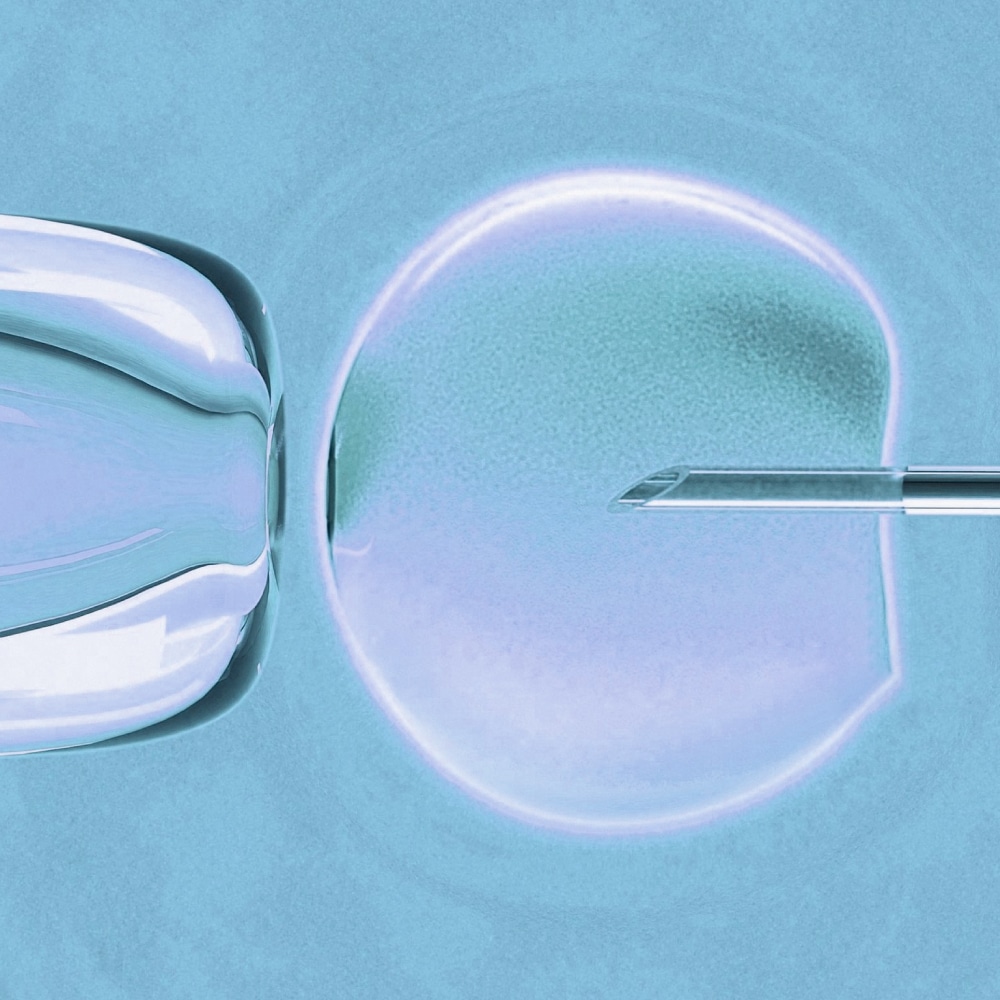
Die In-vitro-Fertilisation ist der Prozess, bei dem Eizellen durch ein Spermium außerhalb des Körpers, d. h. in einem Labor, befruchtet werden.
Die In-vitro-Fertilisation ist der Prozess, bei dem Eizellen durch ein Spermium außerhalb des Körpers, d. h. in einem Labor, befruchtet werden. Die befruchtete Eizelle (Embryo) entwickelt sich und wird nach einigen Tagen wieder in die Gebärmutter übertragen.
Die In-vitro-Fertilisation wird eingesetzt, um die Fruchtbarkeitsprobleme des Paares zu überwinden, wie z. B:
- Undurchlässige Eileiter
- Störungen im Zusammenhang mit männlichen Faktoren
- Störungen im Zusammenhang mit dem Ovarialfaktor
- Frühere erfolglose Inseminationsversuche
- Ungeklärte Unfruchtbarkeit
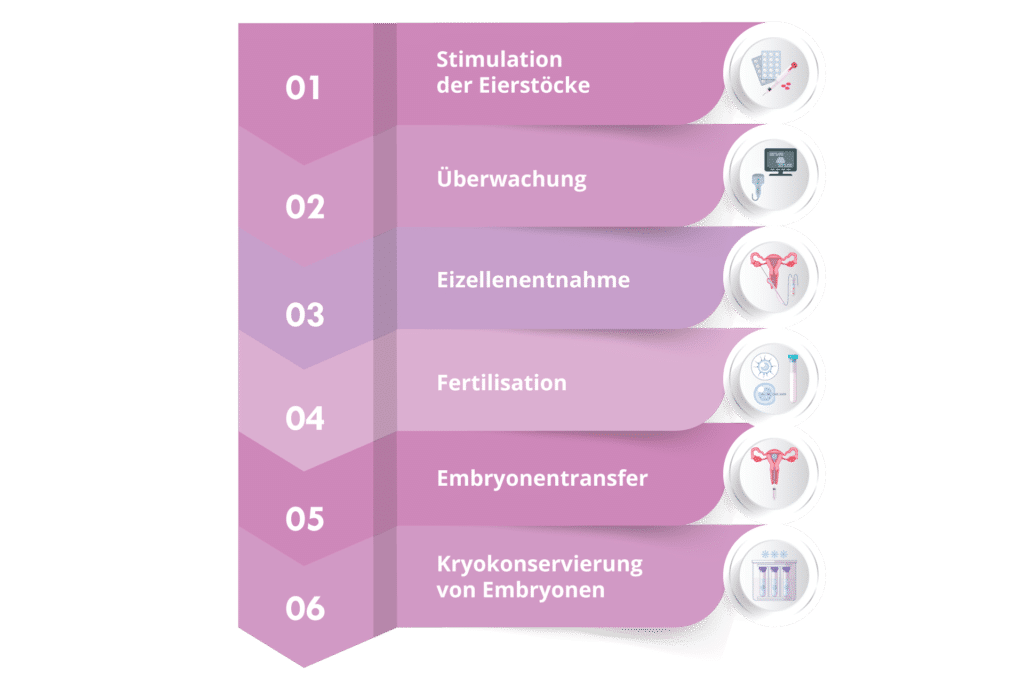
Verfahren – IVF-Phasen

Vor Beginn der Stimulation wird in der Regel am 2. oder 3. Tag der Periode eine Ultraschalluntersuchung durchgeführt, um festzustellen, ob die Bedingungen dies erlauben.

In Übereinstimmung mit dem jeweils angewandten Stimulationsprotokoll kann gegen Ende der Stimulation für einige Tage eine zweite Injektion erfolgen, um einen vorzeitigen Eisprung zu verhindern.
Wenn die meisten Follikel einen Durchmesser von 17-20 mm erreichen, wird eine Injektion („Trigger shot“) für ihre endgültige Reifung gegeben. Der Eisprung ist 35-36 Stunden später geplant.

Nach Abschluss der Eizellentnahme ist die Anzahl der gesammelten Eizellen bekannt.
Nach der Eizellentnahme bleiben Sie 30 bis 60 Minuten im Raum oder so lange, wie es das medizinische Personal für notwendig erachtet, damit Sie den Raum verlassen können.
Sie werden nach der Eizellentnahme voraussichtlich leichte Schmerzen haben, die sich im Laufe des Tages verringern werden. Es handelt sich um ein gut verträgliches Verfahren, das in der Regel keine Schmerzmittel erfordert, und am nächsten Tag können die Frauen ihre Arbeit wieder aufnehmen.


Der Embryotransfer findet in der Regel entweder im Stadium des 2. oder 3. Tages oder im Stadium des 5. Tages (Blastozyste) statt.
Die Embryologen und der behandelnde Arzt informieren das Paar über die Qualität der Embryonen und darüber, welche Embryonen in die Gebärmutter transferiert werden sollen.
Dies ist ein schmerzfreier Eingriff, der ohne Anästhesie durchgeführt wird.
Der zu übertragende Embryo oder die zu übertragenden Embryonen werden in einen dünnen, flexiblen Katheter aspiriert und dann unter Ultraschallkontrolle in die Gebärmutterhöhle eingesetzt.

Methoden der In-vitro-Fertilisation
Welche Methode der In-vitro-Fertilisation angewendet wird, wird nach Aufklärung über die Vor- und Nachteile der einzelnen Methoden entschieden, sowie darüber, welche der Therapeut für das jeweilige Paar für die optimalste hält.
In-vitro-Fertilisation in einem natürlichen Zyklus
Der eine Follikel, der sich während des natürlichen Zyklus im Eierstock entwickelt, wird per Ultraschall überwacht und dann während des Eisprungs entnommen und im Labor befruchtet.
Es werden keine stimulierenden Medikamente benötigt. Gewöhnlich wird nur eine Injektion für die endgültige Reifung der Follikel 32-36 Stunden vor dem Eisprung gegeben.
Die Vorteile des natürlichen Zyklus liegen darin, dass es sich um eine relativ einfache Methode handelt, keine Medikamente verwendet werden und die Kosten niedriger sind (wenn man die Leistung nicht berücksichtigt).
Wesentliche Nachteile sind die deutlich geringeren Erfolgsraten im Vergleich zu einem vollständigen Erregungszyklus und die erhöhte Wahrscheinlichkeit, dass kein Embryo übertragen werden kann (20-30 %), entweder weil es zu einem vorzeitigen Eisprung gekommen ist oder weil die Eizelle nicht in der Follikelflüssigkeit gefunden wurde oder weil die Befruchtung einer Eizelle nicht erreicht wird.
Sie wird in der Regel als Methode bei Frauen mit geringen Eizellreserven empfohlen, die bei einer möglichen ovariellen Stimulation nicht viele Follikel produzieren würden, oder wenn es der Wunsch der Frau ist.
IVF mit modifiziertem natürlichen Zyklus
Dabei handelt es sich um einen natürlichen Zyklus, d. h. Überwachung und Ovulation einer (dominanten) Eizelle, die produziert wird; allerdings unter Verabreichung von Medikamenten zur Verhinderung eines vorzeitigen Eisprungs.
Die Wahrscheinlichkeit eines Abbruchs ist deutlich geringer als beim vollständig natürlichen Zyklus.
In-vitro-Fertilisation mit leichter Stimulation
In diesem Fall werden mildere oder weniger stimulierende Medikamente über einen kürzeren Zeitraum verabreicht.
Es handelt sich um den Mittelweg zwischen dem natürlichen Zyklus und dem Zyklus mit voller Stimulation. Außerdem liegen die Erfolgsraten sehr nahe am Zyklus mit voller Stimulation.
Zu den wichtigsten Vorteilen gehören eine geringere Dosis des Medikaments, niedrigere Kosten und eine geringere Wahrscheinlichkeit, ein ovarielles Hyperstimulationssyndrom zu entwickeln.
In-vitro-Fertilisation mit vollständiger Stimulation
Die Stimulation der Eierstöcke erfolgt durch Verabreichung von Gonadotropinen in größeren Dosen, um eine möglichst große Anzahl von Follikeln zu produzieren.
Es ist die Methode, die in den meisten Fällen angewandt wird, zumal sie mit der besten Erfolgsquote verbunden ist.
Nachteil für einige ist die Verabreichung von Medikamenten und die erhöhten Kosten. Natürlich sind die Kosten relativ, da man laut Bibliographie 3 oder mehr natürliche Zyklen benötigt, um sich der Zyklusleistung bei voller Stimulation anzunähern.
Rubriques connexes
-
Halbnatürlicher Zyklus – Mini-IVF
Halbnatürlicher Zyklus - Mini-IVF Die Mini-IVF- oder Mikro-IVF-Therapie ist das Protokoll der minimalen ovariellen Stimulation während der In-vitro-Fertilisation Die...
-
Natürlicher Zyklus
Natürlicher Zyklus Das IVF-Verfahren in einem natürlichen Zyklus ist relativ einfach Das IVF-Verfahren in einem natürlichen Zyklus ist relativ...
-
Induktion des Eisprungs
Induktion des Eisprungs Eine Methode der assistierten Reproduktion, die zur Behandlung von Fruchtbarkeitsproblemen bei Frauen angezeigt ist, die keinen...
-
Insemination (IUI)
Insemination (IUI) Die Spermien werden im Labor aufbereitet, wo die sich schnell bewegenden Spermien von den langsamen oder unbeweglichen...
-
In-vitro-Fertilisation (IVF)
In-vitro-Fertilisation (IVF) Die In-vitro-Fertilisation ist der Prozess, bei dem Eizellen durch ein Spermium außerhalb des Körpers, d. h. in...